Границы легких ребенка 10 лет
Нижние границы лёгких у детей
Линия | Сторона | Возраст ребёнка | ||
До 10 лет | Старше 10 лет | |||
Среднеключичная | Правая | VI ребро | VI ребро | |
| Левая | – | – | ||
Среднеподмышечная | Правая | VII – VIII ребро | VIII ребро | |
| Левая | IX ребро | VIII ребро | ||
Лопаточная | Правая | IX – X ребро | X ребро | |
| Левая | X ребро | X ребро | ||
| Паравертебральная | На уровне остистого отростка XI грудного позвонка | |||
Сравнительная перкуссияпозволяет определить фон звучания лёгкого и найти участки патологии. Сравнивают анатомически одинаково расположенные участки лёгких с правой и с левой сторон. Начинают перкуссию по среднеключичным линиям справа и слева по I-II рёбрам у детей раннего возраста, по I-III рёбрам у детей дошкольного возраста и по I-IV рёбрам детям в школьном возрасте. Затем сравнивают перкуторный звук по передней, средней и задней аксиллярной, лопаточной и паравертебральной линиям справа и слева (выстукивают перекрёстно). Палец-плессиметр во всех участках лёгких располагается по межреберьям, а в межлопаточной области параллельно позвоночнику. При выстукивании передней и боковых поверхностей грудной клетки руки больного кладутся на голову, при обследовании задней поверхности руки должны быть опущены. Голова ребёнка при выстукивании должна быть слегка опущена.
При перкуссии лёгких можно уловить следующие звуки:
1. Ясный звук здорового лёгкого, содержащего воздух.
2. Глухой звук с различными оттенками:
а) приглушённый звук на местах, не содержащих воздух;
в) абсолютно глухой звук (бедренный);
с) приглушённый звук с тимпаническим оттенком.
3. Тимпанический звук различных оттенков вплоть до коробочного (над петлями кишечника).
Каждый участок легкого у здоровых детей звучит по своему. Перкуторный звук у корня короче, под лопатками выше. Под углом правой лопатки на высоту тона влияет соседство печени. При нормальном состоянии лёгких и бронхов относительное притупление звука определяется над корнями лёгких, границы которых расположены при перкуссии сзади в межлопаточной области справа между IV и VI VII рёбрами и слева между V и VII рёбрами. Сравнительная перкуссия лёгких в симметричных областях позволяет выявить инфильтративные изменения в них, опухолевидные изменения лимфатических узлов, расположенных походу бронхиального дерева, наличие жидкости в плевральных полостях.
При экссудативном плеврите, если жидкость не заполняет все плевральное пространство, можно определить линию Эллиса-Дамуазо-Соколова (рис.4).
Рис.4. Изменение перкуторного звука
при экссудативном плеврите: 1- линия
Эллиса-Дамуазо-Соколова, 2-треугольник Гарлянда,
3- треугольник Грокко-Раухфуса
Постукиванием по остистым отросткам можно установить место бифуркации трахеи: у детей раннего возраста на уровне IV остистого отростка грудного позвонка, дошкольного возраста — на уровне V грудного позвонка, школьного возраста — на уровне VI грудного позвонка. Если при перкуссии по остистым отросткам, идя снизу вверх, укорочение определяется ниже указанных границ, то оно образуется за счёт увеличенных бифуркационных лимфатических узлов (симптом Кораньи).
Симптом чаши Философова: проводится тихая перкуссия в первом и втором межреберьях с обеих сторон по направлению к грудине (палец-плессиметр располагается параллельно грудине). В норме притупление отмечается на грудине, в этом случае симптом считается отрицательным. Если притупление отмечается в стороне от грудины – симптом положительный.
Симптом Аркавина: перкуссия проводится по передним подмышечным линиям снизу вверх по направлению к подмышечным впадинам. В норме укорочения не наблюдается – симптом отрицательный. В случае увеличения лимфатических узлов корня лёгкого отмечается укорочение перкуторного звука — симптом положительный (следует помнить, что если палец-плессиметр будет наложен на край большой грудной мышцы, то получим притупление перкуторного звука, что может быть ошибочно расценено как положительный симптом Аркавина).
Аускультация. Перед выслушиванием необходимо освободить носовые ходы ребёнка от содержимого. Выслушивание лёгких проводится биаурикулярным стетоскопом на симметричных участках: верхушках, передней поверхности лёгких, боковых отделах, подмышечных впадинах; задних отделах лёгких — над лопатками, между ними и под ними, в паравертебральных областях. Чтобы выслушать язычковый сегмент, необходимо стетоскоп поставить на левый сосок (верхушку сердца). Выслушивать ребёнка, как и перкутировать, удобнее в сидячем положении, у маленьких детей с отведёнными в стороны или согнутыми в локтях и приведёнными к животу руками. Тяжелобольных можно выслушивать в лежачем положении. Больной должен дышать равномерно, через нос. Детям дошкольного и школьного возраста необходимо продемонстрировать методику дыхания. Определяется характер дыхания.
Различают: а) везикулярное дыхание — выдох составляет 1/3 вдоха; б) жёсткое дыхание — выдох составляет более 1/2 вдоха или равен 1/2; в)бронхиальное дыхание – выдох прослушивается лучше вдоха.
Кроме того, различают усиленное и ослабленное дыхание (усиливается или ослабляется и вдох, и выдох). Таким образом, возможны различные варианты дыхания: везикулярное, усиленное жёсткое, ослабленное бронхиальное и т. д.
При выслушивании ребёнка первого полугодия жизни дыхательный шум кажется ослабленным. Начиная, с 6 — 18 месяцев жизни у детей выслушивается дыхание типа усиленного везикулярного с удлинённым выдохом (пуэрильное дыхание). Как по механизму возникновения, так и по звуковой характеристике, пуэрильное дыхание приближается к жёсткому или резкому дыханию. Для отличия пуэрильного дыхания, свойственного здоровым детям, от жёсткого дыхания, возникающего при заболеваниях бронхиального аппарата, следует обращать внимание на его распространённость (жёсткое дыхание, как правило, выслушивается на отдельных участках лёгких, пуэрильное — равномерно по всей поверхности) и сопутствующую ему другую симптоматику.
При аускультации можно выслушать и дополнительные дыхательные шумы — хрипы, крепитацию, шум трения плевры. Для лучшего выслушивания хрипов детям дошкольного и школьного возраста предлагают дышать глубоко, через рот. Для уточнения характера хрипов необходимо попросить больного покашлять и вновь выслушать лёгкие ребёнка. У детей раннего возраста пользуются плачем, во время которого производится глубокий вдох.
Различают хрипы: сухие (свистящие, жужжащие); влажные (крупно-, средне- и мелкопузырчатые); крепитацию; шум трения плевры.
Крепитация выслушивается только на высоте вдоха, шум трения плевры — на вдохе и выдохе. Шум трения плевры усиливается при надавливании на стенку грудной клетки над местом выслушивания. Необходимо различать хрипы, образующиеся в глубоких отделах дыхательных путей и хрипы проводные из верхних дыхательных путей. Последние хорошо слышны над носом и ртом, проводятся на лопатки и остистые отростки грудных позвонков, почти не меняются в разных местах выслушивания, хорошо ощущаются при прикладывании ладони к грудной клетке.
Аускультацией можно выслушать бронхофонию (усиление проведения голоса, связанное с уплотнением легочной ткани). Выслушивание проводится над симметричными участками грудной клетки во время крика ребёнка или при произношении им слов «кис-кис», «рысь-рысь» и т. п. При уплотнении легочной ткани голос хорошо проводится в эти отделы, и симптом считается положительным.
Симптом д’Эспина:проводится аускультация над остистыми отростками, начиная с VII-VIII грудных позвонков, снизу вверх во время шепота ребенка («кис-кис», «рысь-рысь»). В норме наблюдается резкое усиление проведения звука в области 1-2-го грудных позвонков (симптом отрицательный).
Функциональная проба Штанге — Генча.Проводится у детей старше 3-4 лет. Ребёнок максимально долго задерживает дыхание на вдохе (проба Штанге) или на выдохе (проба Генча). Время задержки дыхания выражается в секундах.
Инструментальные методы исследования: рентгеноскопия, рентгенография, бронхоскопия, бронхография, исследование показателей внешнего дыхания, газового состава крови и др.
МЕТОДИКА ОБСЛЕДОВАНИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ.
Методика объективного обследования сердечно-сосудистой системы состоит из опроса, осмотра, пальпации, перкуссии и аускультации. К дополнительным методам обследования относятся определение артериального давления и функциональные пробы сердечно-сосудистой системы.
Анамнез.Выслушав жалобы больного ребёнка, следует дополнительно уточнить:
1) не отстаёт ли ребёнок в подвижных играх от своих сверстников;
2) не устаёт ли при подъёме на лестницу;
3) не отмечается ли периодического цианоза (при крике, плаче, кормлении грудью, физической нагрузке);
4) не наблюдалось ли появления отёков, обморочных состояний, приступов судорог с потерей сознания.
У детей старшего возраста обратить внимание на одышку, боли в области сердца, сердцебиение, перебои, отёки, кровохарканье, кровотечение из дёсен, нарушение сна, головокружение, артралгии. Выяснить, когда появились жалобы, с чем связано начало заболевания, как болезнь протекала, какое проводилось лечение, его результат. Обратить внимание на перенесенные заболевания, семейный анамнез.
Осмотр.Осмотр начинают с лица и шеи больного. Обращают внимание на цвет кожных покровов, наличие цианоза, бледности, иктеричности. При осмотре шеи обращают внимание на наличие или отсутствие пульсации сонных артерий (усиленная пульсация сонных артерий носит название «пляска каротид»), пульсации и набухания яремных вен. Небольшое набухание вен шеи у детей старшего возраста может быть в горизонтальном положении в норме, но оно должно исчезать в вертикальном положении ребёнка.
Затем переходят к осмотру грудной клетки. Необходимо обратить внимание на наличие асимметричного выпячивания грудной клетки в области сердца (сердечный горб), в области грудины или сбоку от неё, сопровождающегося пульсацией. Отметить наличие или отсутствие сглаженности или втяжений межреберных промежутков в области сердца.
Осматривается верхушечный толчок — периодическое, ритмичное выпячивание грудной клетки в области верхушки сердца в момент систолы сердца. У детей астеников верхушечный толчок хорошо виден, у тучных детей может быть не виден. У здоровых детей грудного возраста верхушечный толчок определяется в IV межреберье, после 1 года — в V межреберье. При патологии может иметь место отрицательный верхушечный толчок — втяжение грудной клетки во время систолы сердца в области верхушечного толчка. Может наблюдаться сердечный толчок — сотрясение грудной клетки в области сердца, распространяющиеся на грудину и в эпигастральную область. Он обусловлен, главным образом, сокращением правого желудочка, прилегающего к грудной клетке. У здоровых детей сердечный толчок не наблюдается. Эпигастральная пульсация может наблюдаться у здоровых детей с гиперстеническим типом конституции.
При осмотре конечностей обращают внимание на форму концевых фаланг и ногтей пальцев, на наличие отеков и акроцианоза.
Пальпация.Пальпацией определяют характеристику верхушечного толчка. Исследующий кладет ладонь правой руки основанием к левому краю грудины, чтобы пальцы прикрывали область верхушечного толчка. Найденный верхушечный толчок ощупывается указательным, средним и четвёртым слегка согнутыми пальцами. Определяется характеристика верхушечного толчка: локализация, площадь, высота, сила. У здорового ребёнка площадь верхушечного толчка равна 1-2 см2. Высота толчка характеризуется амплитудой колебаний в области толчка: высокий и низкий верхушечный толчок. Силаверхушечного толчка измеряется тем давлением, которое оказывает верхушка на пальпирующие пальцы — толчок умеренной силы, сильный, слабый.
Пальпаторно определяют систолическое или диастолическое дрожание сердца при стенозах клапанов сердца (симптом «кошачьего мурлыкания»), для этого ладонь кладут плашмя на область, сердца. Этим же способом можно иногда определить шум трения перикарда.
Путем пальпации определяют характер эпигастральной пульсации. Разлитая эпигастральная пульсация в направлении сверху вниз — признак гипертрофии правого сердца; справа налево — увеличенной пульсации печени; сзади наперед — пульсация аорты.
Методом пальпации исследуется состояние пульса ребёнка. Состояние пульса оценивается в нескольких местах. Пульс на лучевой артерии следует ощупывать одновременно на обеих руках, если разницы не будет, то в дальнейшем обследуют на одной руке. Рука ребёнка помещается на уровне его сердца в расслабленном состоянии. Кисть захватывается правой рукой исследующего в области лучезапястного сустава с тыльной стороны, при этом большой палец исследующего находится на локтевой стороне руки ребёнка, а указательным и средним – пальпируется артерия. Пульс на бедренной артерий исследуется в вертикальном и горизонтальном положениях ребёнка, ощупывание проводится указательным и средним пальцами правой руки в паховой складке, в месте выхода артерии из-под пупартовой связки. Пульс на тыльной артерии стопы определяется в горизонтальном положении ребёнка, кисть исследующего помещается у наружного края стопы, артерия пальпируется 2-3-4 пальцами. У детей первых месяцев жизни пульс исследуют на височной артерии, прижимая артерию к кости. У детей грудного возраста частота ритма и ритм пульса определяются на большом родничке (не разворачивая ребёнка). Определяется соотношение частоты пульса и дыхания.
Пульс характеризуют по частоте, ритму, напряжению, наполнению, форме (табл.2). Для определения частоты пульса подсчет ведётся не менее минуты, параллельно проводится подсчёт частоты сердечных сокращений (аускультативно или по верхушечному толчку); при этом может наблюдаться разница между числом сердечных сокращений и частотой пульса — «дефицит пульса».
Таблица 2
Источник
опографическая анатомия: Легкие
Оглавление темы «Топографическая анатомия легких.»:
- Топография легких. Легкие. Синтопия легких. Легочные ворота.
- Строение легких. Анатомия легкого. Сегменты легких. Бронхолегочные сегменты.
- Границы легких. Внешние границы легких. Скелетотопия легких.
- Ворота легких. Корень легкого. Расположение корней легких. Склетотопия корня легкого.
- Элементы корней легких. Строение корня легкого. Корень правого легкого. Корень левого легкого.
- Кровоснабжение легких. Лимфоотток от легкого. Иннервация легких.
Топография легких. Легкие. Синтопия легких. Легочные ворота.
Легкие — парные органы, располагающиеся в полостях плевры. В каждом легком различают верхушку и три поверхности: реберную, диафрагмальную и средостенную. Размеры правого и левого легкого неодинаковы вследствие более высокого стояния правого купола диафрагмы и положения сердца, смещенного влево.
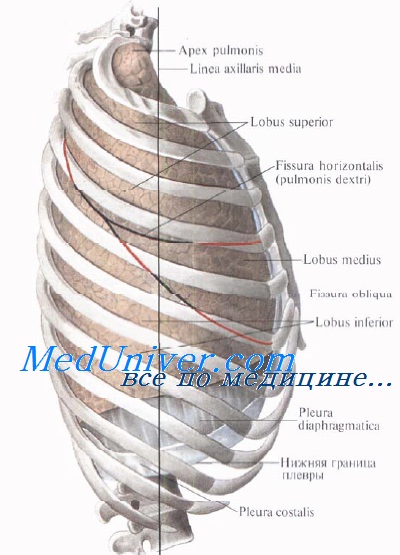
Синтопия легких. Легочные ворота
Правое легкое спереди от ворот своей средостенной поверхностью прилегает к правому предсердию, а выше него — к верхней полой вене.
Позади ворот легкое прилегает к непарной вене, телам грудных позвонков и пищеводу, в результате чего на нем образуется пищеводное вдавление. Корень правого легкого огибает в направлении сзади наперед v. azygos.
Левое легкое средостенной поверхностью прилегает спереди от ворот к левому желудочку, а выше него — к дуге аорты. Позади ворот средостенная поверхность левого легкого прилегает к грудной аорте, образующей на легком аортальную бороздку. Корень левого легкого в направлении спереди назад огибает дуга аорты.
На средостенной поверхности каждого легкого располагаются легочные ворота, hilum pulmonis, представляющие собой воронкообразное, неправильной овальной формы углубление (1,5—2 см).
Через ворота в легкое и из него проникают бронхи, сосуды и нервы, составляющие корень легкого, radix pulmonis. В воротах располагаются также рыхлая клетчатка и лимфатические узлы, а главные бронхи и сосуды отдают здесь долевые ветви.
Строение легких. Анатомия легкого. Сегменты легких. Бронхолегочные сегменты.
Правое легкое глубокими щелями делится на три доли (верхняя, средняя и нижняя), левое — на две (верхняя и нижняя).

В левом легком вместо средней доли выделяют язычок, lingula pulmonis sinistri. При этом делении косая щель, fissura obliqua, левого легкого идет по линии, соединяющей остистый отросток III грудного позвонка с границей между костной и хрящевой частью VI ребра. Выше этой линии лежит левая доля, ниже — нижняя.
Косая щель правого легкого идет так же, как в левом легком. В месте ее пересечения со средней подмышечной линией проецируется горизонтальная щель, fissura horizontalis, направляющаяся почти горизонтально к месту прикрепления к грудине IV реберного хряща (рис. 7.11, 7.12).
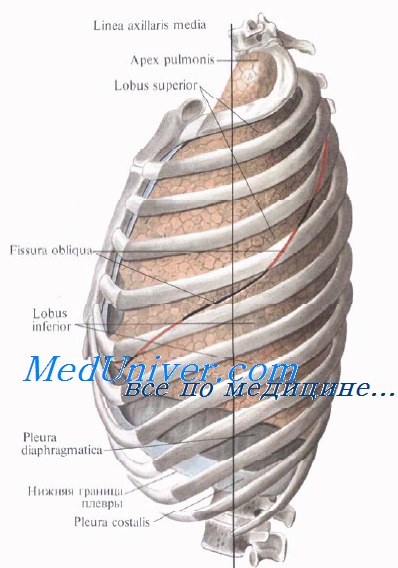
Сегменты легких. Бронхолегочные сегменты
Развитие легочной хирургии привело к изучению и выделению более мелких структур легкого — сегментов.
Сегмент легкого — участок легочной ткани той или иной доли, вентилируемый сегментарным бронхом (бронх 3-го порядка) и отделенный от соседних сегментов соединительной тканью. По форме сегменты, как и доли, напоминают пирамиду, вершиной обращенную к воротам легкого, а основанием — к его поверхности.
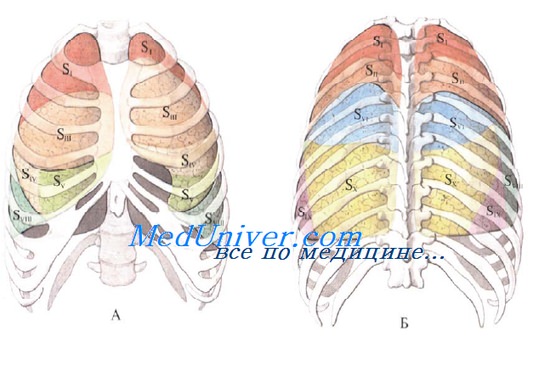
На вершине пирамиды находится ножка сегмента, состоящая из сегментарного бронха, сегментарной артерии (3-го порядка) и центральной вены. Основным сосудистым коллектором, собирающим кровь из прилежащих сегментов, являются межсегментарные вены, идущие в разделяющих сегменты соединительнотканных перегородках, а не центральные вены, по которым оттекает лишь небольшая часть крови.
Каждое легкое состоит из 10 сегментов, причем в верхних долях содержится 3 бронхолегочных сегмента, в средней доле правого легкого и язычке левого легкого — 2, в нижних долях — 5.
Учебное видео анатомии корней и сегментов легких
Границы легких. Внешние границы легких. Скелетотопия легких.
Передние и задние границы легких и плевры почти совпадают.
Передняя граница правого легкого от верхушки направляется вниз, проецируется у середины симфиза рукоятки грудины, далее идет позади тела грудины несколько левее срединной линии и у VI ребра переходит в нижнюю границу.
Передняя граница левого легкого тоже сначала совпадает с границей плевры, затем, огибая сердце, от уровня хряща IV ребра отклоняется влево до парастернальной линии и резко поворачивает вниз, пересекает четыре межреберья и хрящ V ребра. У хряща VI ребра передняя граница левого легкого переходит в нижнюю.
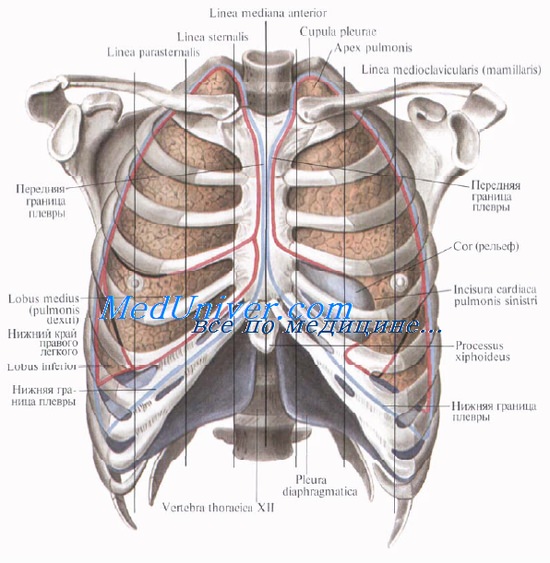
Нижняя граница от места прикрепления VI ребра к грудине с небольшим уклоном назад и вниз почти горизонтально идет до места сочленения XI ребра с XI грудным позвонком. В направлении спереди назад она пересекает: по среднеключичной линии — верхний край VII ребра, по передней подмышечной линии — нижний край VII ребра, по средней подмышечной линии — VIII ребро, по лопаточной линии — девятое межреберье или X ребро.
Нижняя граница левого легкого несколько ниже.
При глубоком вдохе нижняя граница легких опускается по окологрудинной линии до нижнего края VII ребра, по околопозвоночной линии — до верхнего края XII ребра.
Задние границы легких полностью повторяют задние границы плевры вдоль позвоночного столба.
Ворота легких. Корень легкого. Расположение корней легких. Склетотопия корня легкого.
Корень легкого, radix pulmonis, — это главный бронх, легочные артерия и две вены, бронхиальные артерии, лимфатические сосуды и узлы и нервные сплетения, покрытые отрогами внутригруднои фасции и плеврой, переходящей от средостенной части париетальной плевры в висцеральную.
Клетчатка, окружающая элементы корня легкого, сообщается с клетчаткой среднего средостения, что имеет значение при распространении инфекции.
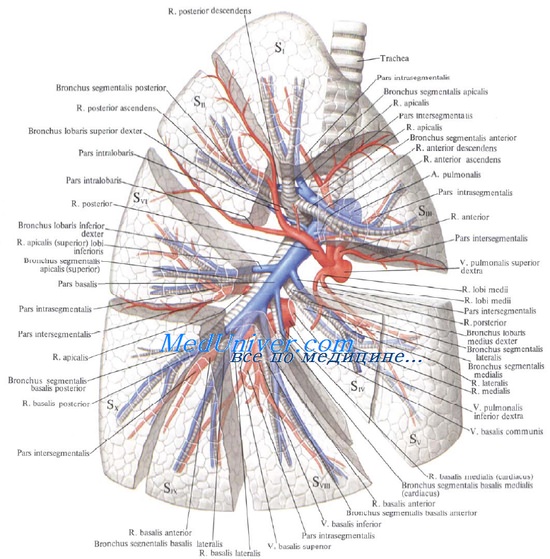
Корень легкого уплощен спереди назад, его высота составляет в среднем 5,6—6,6 см. Скелетотопически корень легкого соответствует уровню IV—VI грудных позвонков и II—IV ребрам спереди.
Кнутри от средостенной плевры (вне корня) крупные сосуды корня легкого покрыты задним листком перикарда и не видны при вскрытии полости плевры.
Ворота легких — овальное или ромбовидное углубление, расположенное несколько выше и дорсальнее середины внутренней поверхности легкого; через ворота проходят корни легких.
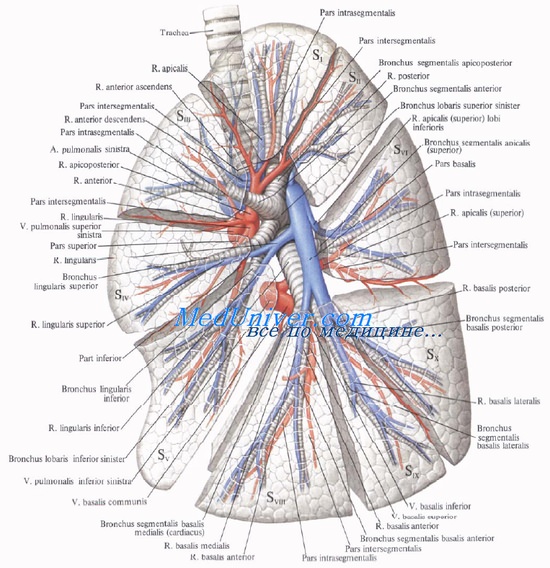
Ворота легких расположены ниже бифуркации трахеи, поэтому бронхи идут косо вниз и кнаружи. Правый главный бронх легкого шире и короче левого; он состоит из 6—8 хрящевых полуколец и в поперечнике в среднем достигает 2 см.
Левый бронх легкого уже и длиннее правого, он состоит из 9—12 хрящевых полуколец. Его средний диаметр — 1,2 см.
Правый бронх легкого опускается круче левого и является как бы продолжением трахеи. Более вертикальное направление и большая ширина правого бронха объясняют то, что инородные тела попадают в него чаще, чем елевый.
Учебное видео анатомии легких
Элементы корней легких. Строение корня легкого. Корень правого легкого. Корень левого легкого.
Элементы корней правого и левого легкого расположены асимметрично.
В корне правого легкого самое верхнее положение занимает главный бронх, а ниже и кпереди от него расположена легочная артерия, ниже артерии — верхняя легочная вена (для запоминания: Бронх, Артерия, Вена — БАВария) (рис. 7.14).

От правого главного бронха (бронх 1-го порядка) еще до вступления в ворота легких отходит верхнедолевой бронх (бронх 2-го порядка), который делится на три сегментарных бронха — I, II и III. Далее до места отхождения среднедолевого бронха главный бронх называется промежуточным. Среднедолевой бронх распадается на два сегментарных бронха — IV и V. После отхождения среднедолевого бронха промежуточный бронх переходит в нижнедолевой, который распадается на 5 сегментарных бронхов — VI, VII, VIII, IX и X.
Правая легочная артерия делится на долевые и сегментарные артерии, уровни отхождения которых не всегда точно соответствуют уровням деления бронхов.
Легочные вены (верхняя и нижняя) формируются из межсегментарных и центральных вен. Нижняя легочная вена короче верхней и расположена кзади и книзу от нее.

Корень левого легкого
В корне левого легкого наиболее верхнее положение занимает легочная артерия, ниже и кзади от нее располагается главный бронх. Верхняя и нижняя легочные вены прилежат к передней и нижней поверхностям главного бронха и артерии (для запоминания: Артерия, Бронх, Вена — АБВ — начало алфавита).
Левый главный бронх в воротах легкого делится на верхний и нижний долевые бронхи. Верхний долевой бронх распадается на два ствола — верхний, к I, II и Ш сегментам, и нижний, или язычковый, ствол, который делится на IV и V сегментарные бронхи. От нижнего долевого бронха отходит сегментарный бронх к верхнему сегменту нижней доли — VI сегменту, после чего нижний долевой бронх продолжается в базальный бронх, который делится на сегментарные бронхи — VII (непостоянный), VIII, IX, X.
Левая легочная артерия распадается соответственно ходу бронхов.
Расположение элементов корней легких в горизонтальной (поперечной) плоскости таково, что ближе всего кпереди лежат легочные вены, позади них — ветви легочной артерии и еще далее кзади — разветвления бронха, то есть сосуды располагаются впереди (для запоминания: шВАБра).
Кровоснабжение легких. Лимфоотток от легкого. Иннервация легких.
Артериальное снабжение легочной ткани, кроме альвеол, осуществляется бронхиальными артериями, аа. bronchiales, отходящими от грудной аорты. В легком они следуют по ходу бронхов (от 1 до 4, чаще 2—3).
Легочные артерии и вены выполняют функцию оксигенации крови, обеспечивая питание лишь конечных альвеол.
Венозная кровь от ткани легкого, бронхов и крупных сосудов оттекает по бронхиальным венам, впадающим через v. azygos или v. hemiazygos в систему верхней полой вены, а также частично в легочные вены.
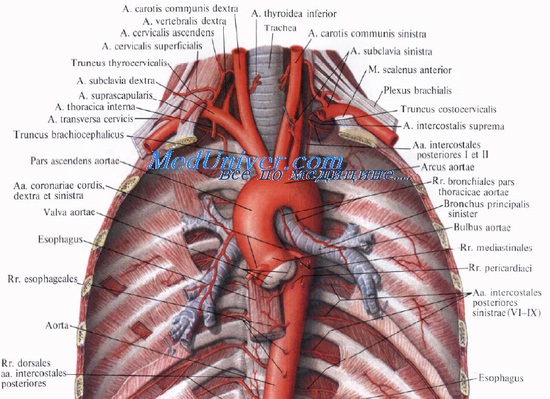
Лимфоотток от легкого
Лимфоотток от легкого и легочной плевры идет по поверхностным и глубоким лимфатическим сосудам. Отводящие лимфатические сосуды от поверхностной сети направляются в регионарные nodi bronchopulmonales. Глубокие отводящие лимфатические сосуды, направляясь вдоль бронхов и сосудов к регионарным лимфатическим узлам, по пути прерываются в nodi intrapulmonales, лежащих у развилок бронхов, и затем в nodi bronchopulmonales, расположенных в воротах легких. Далее лимфа оттекает в верхние и нижние трахеобронхиальные и околотрахеальные лимфатические узлы.
Иннервация легких
Иннервация легких осуществляется ветвями блуждающих, симпатических, спинномозговых и диафрагмальных нервов, образующих переднее и заднее легочные сплетения, plexus pulmonalis. Ветви из обоих сплетений направляются в ткань легкого по сосудам и разветвлениям бронхов. В стенках легочных артерий и вен имеются места наибольшего скопления нервных окончаний (рефлексогенные зоны). Это устья легочных вен и начальная часть легочного ствола, поверхность его соприкосновения с аортой и область бифуркации.
Учебное видео по анатомии легких, бронхов
— Вернуться в оглавление раздела «Топографическая анатомия и оперативная хирургия груди (грудной клетки)»
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник