Лишай у ребенка 10 лет лечение
Как вывести лишай у детей?
Классифицируются в зависимости от возбудителя, локализации и степени поражения кожных покровов. Согласно статистике ВОЗ, более 70% детей поражаются данным кожным заболеванием, как в новорожденном возрасте, так и старше.
В группу лишаев входят:
- лишай Жибера или розовый лишай;
- стригущий лишай (наиболее распространенная форма);
- опоясывающий лишай;
- красный плоский лишай или лишай Вильсона;
- мокнущий лишай или экзема;
- простой лишай лица;
- чешуйчатый лишай или псориаз;
- отрубевидный лишай.
Достоверно механизм заражения не выявлен, поскольку не каждый ребёнок, контактирующий с носителем патологии заболевает лишаем.
Существует ряд факторов-катализаторов, увеличивающих вероятность развития заболевания, среди которых:
- генетическая предрасположенность;
- заболевания органов пищеварительного тракта;
- эндокринологические дисфункции;
- аутоиммунные патологии;
- гиперфункция потовых и сальных желез;
- стресс;
- физическое перенапряжение;
- переохлаждение организма;
- прием некоторых лекарственных препаратов и др.
Позднее обнаружение пятна лишая нередко приводит к тому, что поражается всё большая площадь кожи, вызывая зуд, шелушение и дискомфорт. Часто дети расчесывают и травмируют пораженные участки кожи, что способствует присоединению бактериальной инфекции к основному заболеванию.
Для того чтобы выявить и вывести лишай с кожи ребенка необходимо обратиться к специалисту. Врач, в компетенции которого находится диагностика и терапия лишая у детей – это детский дерматолог.
Помимо лечения, важное значение в устранении и предупреждении рецидива заболевания имеет профилактика.
Профилактическими мерами первичного или повторного возникновения лишая служат:
- укрепление иммунитета ребенка (закаливание и др.);
- соблюдение норм гигиены (мытье рук, мытье помещений с дезинфицирующими средствами и др.);
- отдельные индивидуальные вещи (постельное и личное бельё, посуда, игрушки и др.);
- частая стирка одежды ребенка, в особенности после контакта с животными или заболевшими людьми;
- прием душа, а не ванны для избежания распространения инфекции;
- замена синтетической одежды на натуральную;
- уменьшение пребывания на солнце (тепло провоцирует рост колоний грибка) и др.
Как передается лишай?
Основными источниками заболевания являются уличные коты и собаки, или предметы, содержащие чешуйки их кожи, пораженные возбудителем – зоонозная форма. Однако, лишай может передаваться и от человека к человеку – антропонозная форма передачи, а также с помощью грибков, обитающих в почве – геофильный путь передачи. Вирусы же, как причина, лишая, могут долгое время находиться в организме человека и животных, и только при снижении иммунитета ребенка провоцировать заболевание.
Лишай не всегда заразен. Так, детская мокнущая экзема возникает вследствие инфицирования микротрещин кожи, дерматозов или при наличии аллергической реактивности у родителей ребенка. Согласно наблюдениям специалистов, аллергические заболевания матери (астма, ринит или нейродермит) на 40% увеличивают вероятность возникновения экземы у ребенка. А розовый лишай Жибера нередко является следствием ОРВИ и не передается другим людям.
Периодом высокого риска заражения лишаем являются весна-лето, так как большую часть времени ребенок проводит на улице и в контакте с другими детьми.
Контагиозными (заразными) видами лишая являются розовый, стригущий и опоясывающий. Они требуют обязательной изоляции ребенка для предупреждения стремительного распространения заболевания.
Не передаются красный плоский, отрубевидный лишай, а также псориаз и мокнущая экзема.
Как выглядит лишай?
Характер специфической симптоматики лишая зависит от вида возбудителя и особенностей реакции организма на патоген.
Так, стригущий лишай или трихофия вызывается грибом трихофитоном и в основном поражает детей до 14 лет. Наиболее частой локализацией стригущего лишая являются кожа головы и шеи, ногти и зона подмышечных впадин.
Признаки трихофии:
- четко ограниченное красное или розовое пятно на волосистой части кожи;
- высокая скорость увеличения площади пятна;
- отек и сыпь (пузырьки) на пораженном участке кожи;
- появление белых чешуек на пятне лишая;
- частое отсутствие зуда;
- поредение волос в зоне воспаленной кожи и др.
Лишай Жибера (розовый) предположительно вызывается вирусом герпеса и локализуется преимущественно на спине, животе, на лице и в складках кожи.
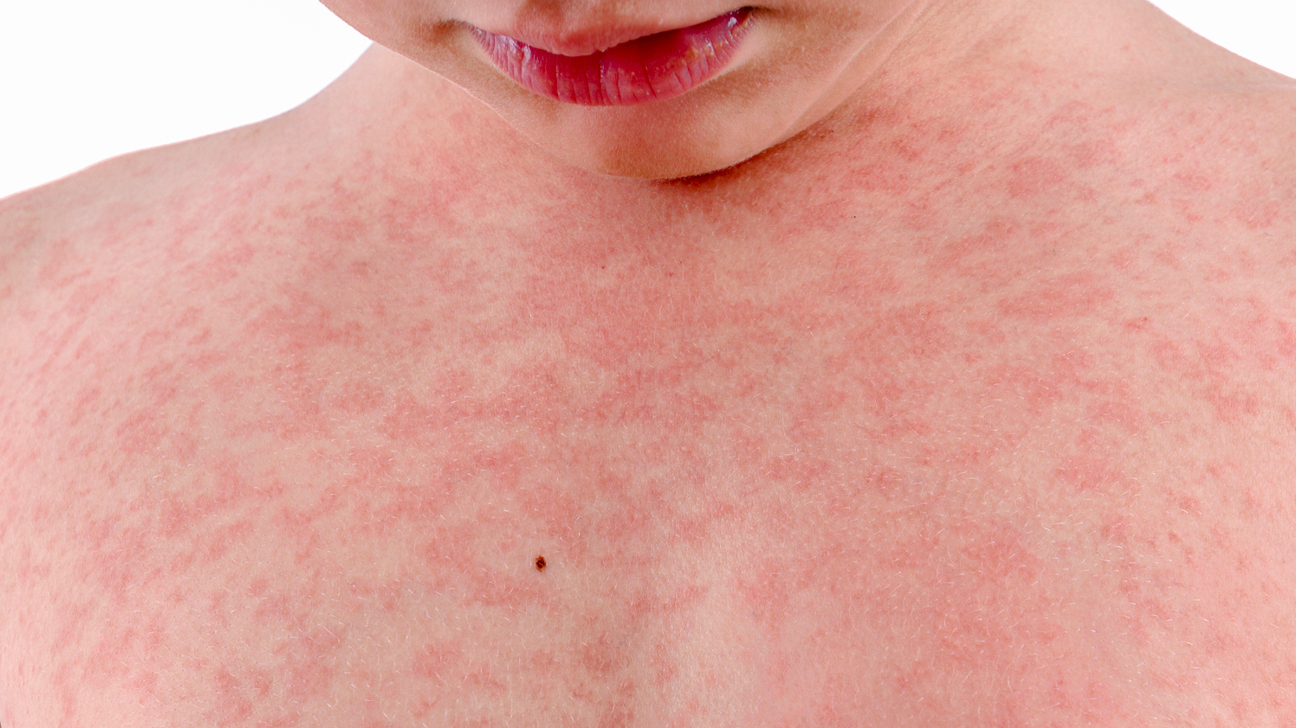
Признаки розового лишая:
- наличие одного большого (материнского) пятна, которое постепенно увеличивается в размере;
- пятно округлой формы с четкими границами;
- сухая шелушащаяся кожа в центре пятна;
- зуд кожи.
Отрубевидный или разноцветный лишай возникает у детей вследствие активности грибков Malassezia furfur и Pityrpsporum orbiculare, которые локализуются в роговом слое кожи и постепенно охватывают всё большие участки кожного покрова. В основном данному типу заболевания подвержена кожа груди, живота и спины, особенно у детей с гормональными нарушениями (сахарный диабет, ожирение и др.) и гипергидрозом (повышенная потливость). Также данную форму заболевания могут спровоцировать: туберкулез, лейкоз или ревматизм.
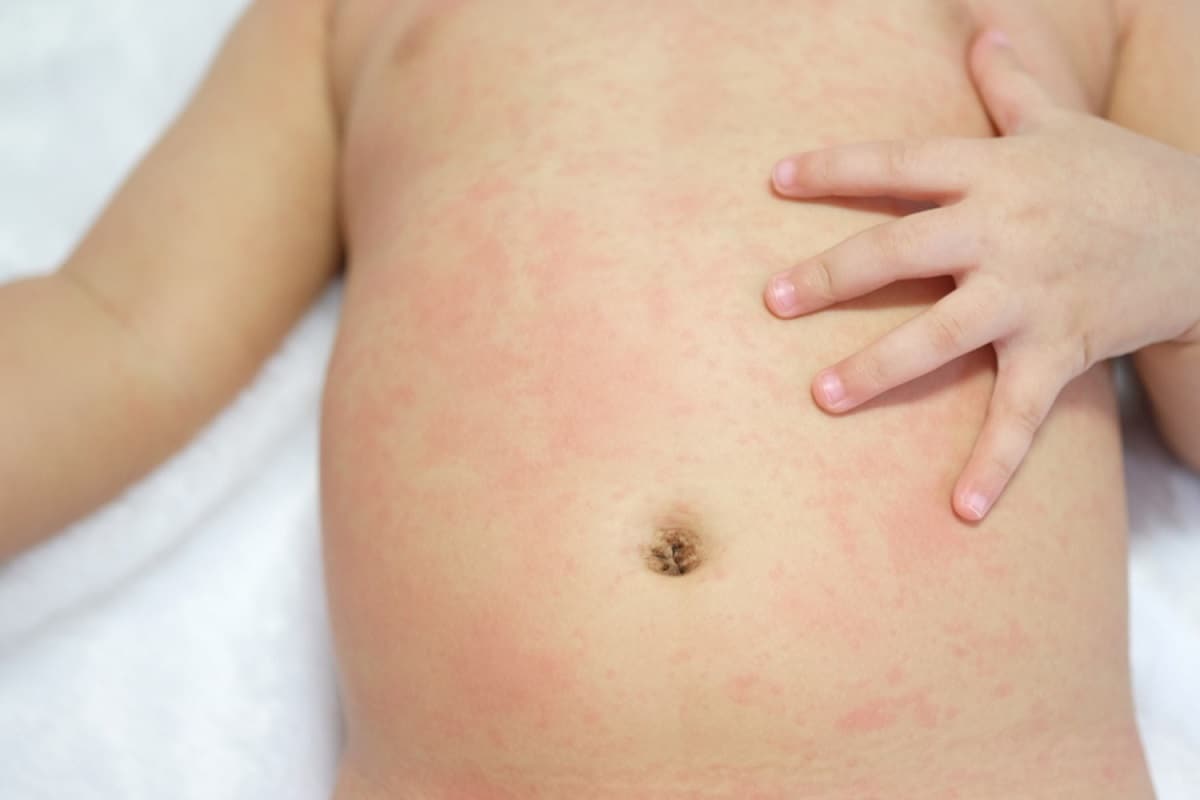
Признаки отрубевидного лишая:
- на ранней стадии пятна зеленоватого цвета без четких границ, которые потом трансформируются в желтый, коричневый или розовый цвет;
- склонность образовывать крупный очаг поражения кожи;
- шелушение и зуд, особенно на фоне стресса и гигиенических процедур.
Опоясывающий лишай или опоясывающий герпес вызывается вирусом герпеса, но в детском возрасте имеет форму ветряной оспы или ветрянки, к которой вырабатывается пожизненный иммунитет.
Этиология красного плоского лишая достоверно не установлена, он локализуется, как на коже запястий, живота, груди, так и на слизистых оболочках.
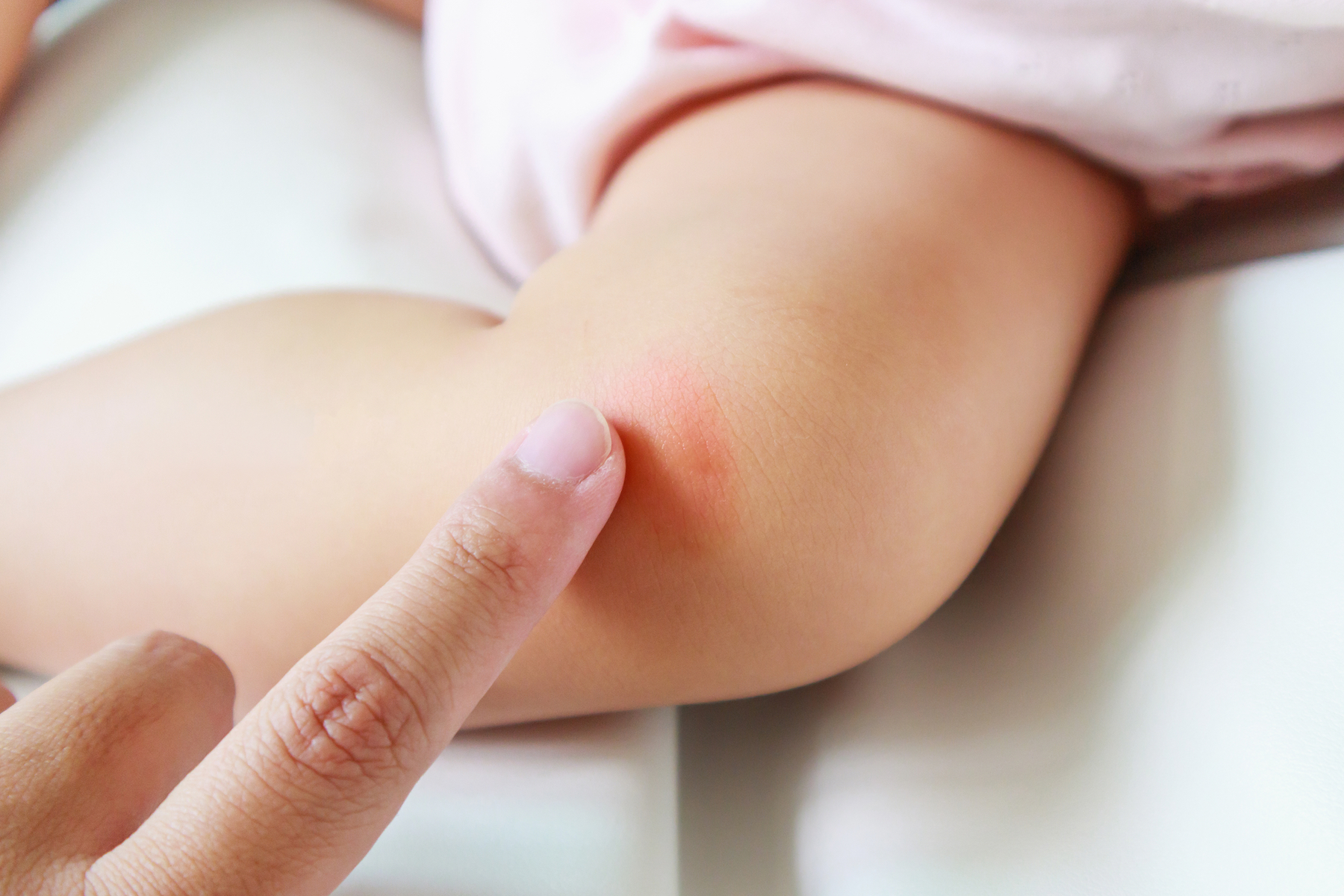
Признаки красного плоского лишая:
- плоские узелки на коже красного или фиолетового цвета, склонные к образованию крупных очагов патологии;
- бледно-розовые плоские узелки на слизистых покровах;
- зуд и чувствительность пораженных участков кожи;
- деформация ногтевой пластины, с последующим её разрушением.
Простой лишай лица или сухая стрептодемия возникает по причине активности стрептококка и локализуется преимущественно на лице, но также на коже ягодиц, конечностей и спины.
Признаки простого лишая лица:
- округлые розовые шелушащиеся пятна до 4 см в диаметре;
- отсутствие зуда;
- исчезновение пятен под воздействием ультрафиолета;
- наличие временной депигментации в месте пятен лишая.
Как распознать лишай у ребенка?
Поскольку существуют различные типы заболевания, проводится дифференциальная диагностика, обычно включающая:
- исследование соскоба кожи под микроскопом;
- люминесцентные пробы (характерная флюоресценция пораженных участков);
- серологический тест (анализ крови на наличие антител к возбудителю);
- бакпосев на микрофлору;
- биопсию кожи;
- осмотр под лампой Вуда;
- исследование морфологии клеток и др.
Под руководством врача выздоровление наступает достаточно быстро, а соблюдение всех его рекомендаций минимизирует вероятность возникновения рецидивов заболевания.

Различные формы лишая имеют схожие клинические признаки. Обычно первым симптомом заболевания является появление пятна на коже ребенка преимущественно розового цвета. В дальнейшем появляется следующее пятно на соседнем участке кожи, которые могут сливаться. Помимо образования пятен инфицированная кожа начинает шелушиться и чесаться, в некоторых случаях у ребенка повышается температура тела и увеличиваются лимфоузлы.
Среди наиболее вероятного местоположения пятен лишая выделяют:
- верхние конечности;
- кожа головы;
- живот;
- локализация потовых желез и др.
Чем опасен лишай у детей?
Наибольшую опасность для детей имеют следующие последствия лишая:
- присоединение бактериальной инфекции;
- распространение патологии на внутренние органы (кости, мозг и др.);
- развитие иммунодефицита.
Однако, степень и характер осложнений после заболевания зависят от вида лишая. Так, розовый лишай протекает без побочных эффектов и не вызывает ухудшения здоровья ребенка. Трихофития приводит к образованию залысин, а отрубевидный, стригущий и красный лишаи вызывают присоединение вторичной инфекции, что значительно осложняет лечение.
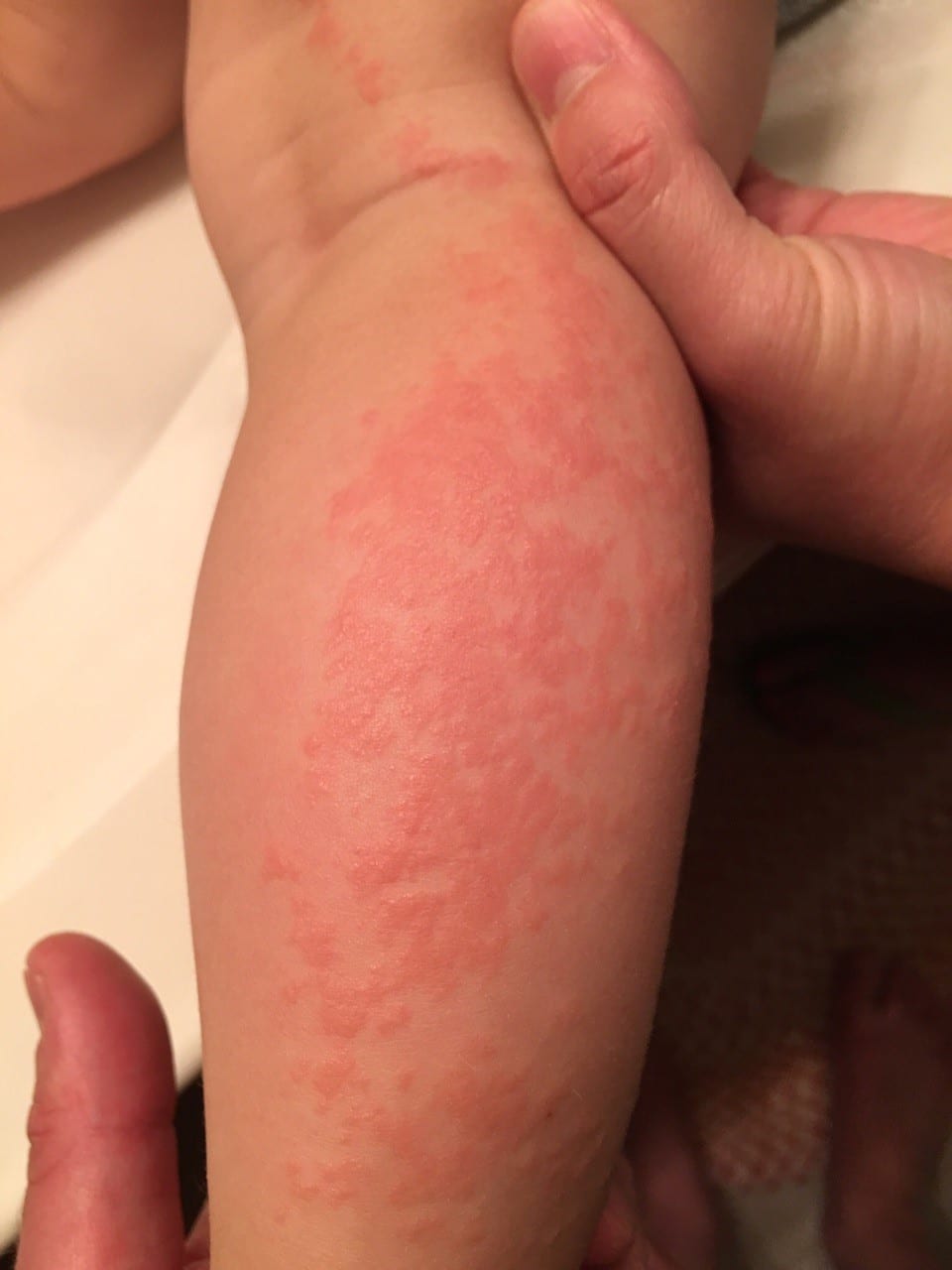
Опоясывающий лишай может спровоцировать постгерпетическую невралгию, а также:
- нарушение двигательной активности рук и ног;
- снижению и частичной утрате чувствительности конечностей;
- воспалительному процессу в структурах глаза (глазное яблоко, роговица и др.);
- воспаление тканей внутренних органов (печень, оболочки спинного и головного мозга, и др.).
К какому врачу идти если у ребенка лишай?
Как мы уже упоминали, врач, который занимается диагностикой и лечением дерматологических заболеваний – это дерматолог. Поскольку строение и функционирование кожи маленького ребенка существенно отличается от кожи взрослого, постановкой диагноза должен заниматься именно детский дерматолог.
Особенностями кожи детей, которые предопределяют высокую чувствительность к внешним раздражителям и патогенам, являются:
- толщина кожи (у взрослого человека она втрое толще);
- рыхлый эпидермис;
- отсутствие эластичных волокон;
- слабая способность образовывать пигменты кожи (низкая защитная функция);
- невысокая степень терморегуляции и др.
Заболевания кожи и её придатков (волосы и ногти) может быть следствием различных патологических процессов в детском организме (системные или аутоиммунные заболевания, и др.), поэтому нередко может понадобиться дополнительная консультация детских невролога, иммунолога, инфекциониста или других специалистов.
Какой бывает лишай у детей?
Наиболее часто у детей выявляют: опоясывающий, стригущий и разноцветные (отрубевидный, розовый, красный) типы лишая.
Как вылечить лишай у ребенка?
Для того чтобы результативно избавиться от лишая необходимо обратиться к врачу. Самолечение и бесконтрольное использование лекарственных препаратов и средств народной медицины могут значительно навредить здоровью ребенка, а заразные формы заболевания в обязательном порядке требуют прекращения контакта с другими детьми и изоляции ребенка.
Длительность и состав курса терапии зависит от типа патологии и степени её выраженности.
Обычно для лечения лишая микотического происхождения используются системные противогрибковые препараты, локальная терапия антимикотическими гелями/мазями, поливитаминные комплексы и иммуномодуляторы. После курса лечения проводится анализ на грибы (микроскопический анализ на патогенные грибы), трижды отрицательная проба служит индикатором полного выздоровления.
Лишай вирусной этиологии предполагает применение противовирусных средств и препаратов для дезинтоксикации организма.
Для уменьшения зуда при патологии, как грибкового, так и вирусного происхождения эффективны антигистаминные и противовоспалительные (кортикостероидные мази) препараты.
Так, для лечения розового лишая нередко бывает достаточным применение УФ-терапии, соблюдение гипоаллергенной диеты (исключающей животный белок) и ношения одежды из натуральных тканей. Для уменьшения зуда кожи рекомендуются мази, снижающие её чувствительность. Меры профилактики лишая Жибера включают в себя своевременное лечение ОРЗ, ОРВИ, а также полноценный уход за полостью рта (лечение кариеса, заболеваний десен и горла). Важно не допускать переохлаждения детского организма и вовремя принимать витаминные комплексы.
Терапия опоясывающего лишая предусматривает прием препаратов-активаторов иммуногенеза, противовирусные и седативные средства. Также эффективным является местное воздействие УЗ, УФО или лазера на пораженные участки кожи, при необходимости проводится рефлексотерапия или новокаиновая блокада (при интенсивном болевом синдроме).
Для закрепления эффекта от лечения рекомендуется изменить рацион и включить в него продукты, содержащие биофлавоноиды и антиоксиданты (вишня, яблоки, голубика и др.) и обогащенные витамином Е (жирные сорта рыбы, грецкие орехи и др.). Также важно не допускать расчесывание бляшек лишая и соблюдать гигиену.
Для устранения отрубевидного лишая эффективно воздействие противогрибковых средств местного и системного применения. Рацион желательно обогатить продуктами, содержащими железо (яблоки, чечевица и др.), а также молочными и растительными блюдами.
Стригущий лишай хорошо поддается лечению местными противогрибковыми и йодсодержащими препаратами, но при сильном воспалении рекомендован прием антимикотиков внутрь. Также для терапии данной патологии нужно принимать витаминные комплексы и иммуномодуляторы. Волосы на пораженных участках необходимо сбривать или состригать.
Красный плоский лишай лечится с помощью ПУВА-терапии (применение фотосенсибилизаторов), приема кортикостероидов и противомалярийных препаратов.
Существует ряд продуктов, которые следует ограничить при заболевании любым из типов лишая, а именно:
- мандарины;
- копчености;
- консервы;
- сладости (особенно кремовые торты);
- чай и какао.
Среди продуктов, облегчающих симптоматику заболевания и ускоряющих выздоровление, выделяют зеленые овощи, молочные продукты и зерновые каши.
Однако, любые действия должны проводиться под наблюдением и с одобрения лечащего врача. Своевременное обращение к специалисту значительно ускоряет выздоровление и позволяет предупредить риск развития рецидива патологии.
Источник
Микроспория у детей (Стригущий лишай)
Микроспория у детей — это микотическая инфекция кожного покрова, волосистой части головы, ногтевых пластин, вызванная грибками рода Микроспорум. Заболевание проявляется округлыми макулезными элементами на коже, которые окружены папулами и пустулами. На голове формируются очаги обламывания волос, покрытые серебристыми чешуйками. Ногти под действием грибка крошатся и слоятся. Для диагностики микоза назначается осмотр под лампой Вуда, микроскопическое и культуральное исследование биоматериала. Лечение предполагает применение местных и системных антимикотиков. Для контактных детей устанавливают карантин на 30 суток.
Общие сведения
Микроспория («стригущий лишай») принадлежит к типичным заболеваниям детского возраста, на ее долю приходится 80-99% грибковых поражений кожи, регистрируемых в педиатрической практике. Частота встречаемости болезни неуклонно растет: в России распространенность микоза за 20 лет возросла 3 раза и составляет 240 случаев на 100 тыс. детского населения. Патология имеет эпидемиологическую опасность, при ее выявлении вводится карантин. Чаще всего микоз регистрируется у детей в возрасте 3-7 лет, но в современной педиатрии нередки случаи микроспории у грудных младенцев.
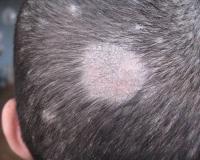
Микроспория у детей
Причины
Проявления микроспории развиваются при заражении детей грибками, относящимися к роду Microsporum, семейству Monillaceae, классу Deyteromycetes. Науке известно более 20 вариантов микотической инфекции, распространенность которых зависит от географической зоны. В зависимости от среды обитания все грибки подразделяются на 3 категории:
- Антропофильные. Сюда относят возбудителей, которые поражают преимущественно человека и редко вызывают инфекцию у млекопитающих. Чаще других встречаются виды Microsporum ferrugineum и Microsporum Audoin.
- Зоофильные. Эти грибки обычно вызывают микозы у животных, но высеваются и у людей. К данной категории принадлежит Microsporum canis — наиболее распространенный вид грибка на территории России.
- Геофильные. Такие микотические возбудители обитают в почве и крайне редко провоцируют заболевание у человека. Заражение ними более характерно для взрослых («болезнь садовников»).
В 85% заражение детей происходит после контакта с кошками, которые являются основными носителями микозов. У животного частицы грибкового возбудителя находятся на шерсти и усах. Преобладает прямой путь инфицирования, когда грибок попадает на кожу пациента в ходе непосредственного контакта с кошачьей шерстью. Реже бывает непрямой путь, когда ребенок прикасается к предметам, загрязненным частицами микроспор.
Носителями инфекции могут быть не только бродячие кошки, как принято считать в обществе, но и представители элитных пород, таких как «мейн-кун», «британская». Возможно заражение микроспорией как от больных животных, так и от бессимптомных резервуаров инфекции. Кроме того, ребенок может получить «стригущий лишай» после контактов с собаками, кроликами, обезьянами, реже — с зараженными детьми в инкубационном периоде или вовремя не помещенными на карантин.
Патогенез
Инкубационный период для микроспории составляет от 5-7 дней при зоофильном возбудителе, до 4 недель — при антропофильной инфекции. Микоз отличается сезонностью заболеваемости и имеет 2 пика. Первый приходится на май-июнь, когда дети отправляются на дачи, в деревни и летние лагеря, где контактируют с большим количеством животных. Второй пик наблюдается в августе-сентябре во время ежегодных профилактических осмотров перед школой.
Попадая на поверхность кожи, возбудитель начинает активно размножаться и быстро распространяется на неповрежденные участки тела. При расположении вблизи устьев волосяных фолликулов споры прорастают в глубину и вызывают повреждение волос. Мицелий разрушает структуру кутикулы и внедряется в толщу волоса между его чешуйками. Таким образом гриб полностью окружает волосяную луковицу, формируя своеобразный чехол.
Симптомы микроспории у детей
Клинические проявления грибкового заболевания у детей определяются локализацией процесса. При микроспории гладкой кожи родители замечают на теле ребенка розовые пятна округлой формы, которые имеют четкие края и размер до 2-3 см. Постепенно центр элемента светлеет и покрывается мелкими шелушениями. Края пятна немного приподнимаются над поверхностью кожи, там образуются мелкие узелки, гнойнички и корки. Поражение, как правило, локализуется на открытых зонах тела.
Микроспория волосистой части кожных покровов головы, вызванная зоофильными грибками, характеризуется несколькими большими очагами (более 3,0 см в диаметре). Вследствие грибкового поражения волосы обламываются на высоте 4-6 мм, из-за чего болезнь и получила неофициальное название «стригущий лишай». Кожа этих очагов слегка гиперемирована, покрыта серебристыми чешуйками, которые прочно связаны с эпидермисом. Вокруг основных элементов появляются мелкие отсевы.
При микроспории, вызванной антропофильным возбудителем, поражение локализуется в основном на границе волосистой части и гладкой кожи головы. Очаги отличаются тем, что обламывание волос происходит на уровне 6-8 мм и больше, а также остается небольшая часть неповрежденных волосков. Как и при других формах патологии, субъективные проявления отсутствуют. При развитии активной воспалительной реакции беспокоит сильный зуд, из-за которого ребенок постоянно чешет голову.
Ногтевые пластины при инфицировании микроспорами поражаются в крайне редких случаях. Они утолщаются и приобретают желтоватый оттенок, часто ломаются и крошатся. Характерно распространение микроспории от свободного края ногтя к его ложу, но иногда повреждение начинается в центре пластины. Нетипичная локализация инфекции зачастую возникает на фоне травм дистальных фаланг пальцев.
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Лечение микроспории у детей
На время лечения пациента с микроспорией помещают на карантин, который проходит в микологическом стационаре или дома. Если у ребенка поражена только гладкая кожа, лечение ограничивается местными противогрибковыми препаратами. Рекомендованы фунгицидные мази и кремы прямого действия, которые уничтожают возбудителя и способствуют регрессу клинической симптоматики. При активном воспалении показаны комбинированные средства с кортикостероидами.
При поражении грибком волос на голове обязательно используется системная антимикотическая терапия. Детям, страдающим микроспорией, назначают современные противогрибковые антибиотики в форме суспензии, которая удобна в применении. Лечение длительное: до первого отрицательного результата соскоба на грибы проводят интенсивный курс, а затем переходят на поддерживающую терапию. Волосы в пораженных участках сбривают еженедельно, голову моют раз в 3-4 дня.
Прогноз
Для пациентов с нормальной работой иммунной системы микроспория не представляет опасности. Лечение заболевания происходит успешно при условии его своевременной диагностики. Менее оптимистичный прогноз для детей с иммунодефицитными состояниями, у которых наблюдаются осложненные формы микотической инфекции. В таком случае могут остаться рубцы или очаги алопеции на всю жизнь.
Профилактика
Микроспория относится к эпидемиологически значимым заболеваниям, поэтому при выявлении у детей микоза группа детского сада или класс школы отправляется на карантин. Длительность изоляции составляет 30 дней — максимальный период инкубации болезни. Если за это время ни у кого не проявились симптомы грибкового процесса, дети могут возвращаться к занятиям. Карантин — основной метод первичной профилактики микроспории.
Когда больной ребенок соблюдает карантин дома, есть риск заразить других членов семьи. Чтобы этого не произошло, необходимо соблюдать гигиенические требования. У ребенка должна быть отдельная расческа, его постельное и нательное белье стирается отдельно, тщательно проглаживается с паром. Если инфицирование микроспорией произошло антропофильным грибком, нужно ограничить личные контакты с родителями (объятия, поцелуи).
Важная роль в профилактике принадлежит осмотру домашних животных, которые часто выступают источником заражения. Если обнаружены признаки грибка, проводится полноценное антимикотическое лечение с привлечением ветеринаров. Для предупреждения развития «стригущего лишая» необходимо сокращать число бездомных животных и устанавливать за ними ветеринарный надзор.
Источник