Бронхоскопия ребенку 6 лет
Бронхоскопия ребенку
Бронхоскопия ребенку — эндоскопическое исследование трахеобронхиального дерева с помощью специального оптического прибора — бронхоскопа. В детской пульмонологии диагностическая бронхоскопия проводится при врожденных аномалиях развития бронхиального дерева, воспалительных процессах в бронхах; подозрении на туберкулез, опухоль, инородное тело дыхательных путей; при кровотечении неясной этиологии, рентгенографических изменениях бронхиального рисунка и т. д. Кроме диагностического осмотра, бронхоскопия у детей позволяет провести забор мокроты для исследования, санацию трахеобронхиального дерева, удаление инородных тел трахеи и бронхов, остановку кровотечения, биопсию. Бронхоскопия ребенку проводится в условиях стационара под общим наркозом.

Бронхоскопия ребенку — эндоскопическое исследование трахеобронхиального дерева с помощью специального оптического прибора — бронхоскопа. В детской пульмонологии диагностическая бронхоскопия проводится при врожденных аномалиях развития бронхиального дерева, воспалительных процессах в бронхах; подозрении на туберкулез, опухоль, инородное тело дыхательных путей; при кровотечении неясной этиологии, рентгенографических изменениях бронхиального рисунка и т. д. Кроме диагностического осмотра, бронхоскопия у детей позволяет провести забор мокроты для исследования, санацию трахеобронхиального дерева, удаление инородных тел трахеи и бронхов, остановку кровотечения, биопсию. Бронхоскопия ребенку проводится в условиях стационара под общим наркозом.
Бронхоскопия ребенку относится к методам прямой визуализации состояния дыхательных путей. Как и другие методы эндоскопии у детей (ларингоскопия, гастроскопия, колоноскопия, цистоскопия и др.), бронхоскопия ребенку выполняется не только с диагностической, но и с лечебной целью. Кроме этого, в зависимости от способа проведения, бронхоскопия ребенку может быть верхней (проводимой через рот или носовые ходы) и нижней (через отверстие трахеостомы). С учетом типа используемого оборудования и целей процедуры ребенку может выполняться жесткая (с помощью ригидного металлического бронхоскопа) или гибкая бронхоскопия (с помощью гибкого фиброволоконного бронхоскопа). Бронхоскопия ребенку в Москве находит свое применение в детской пульмонологии, отоларингологии, фтизиатрии.
Показания к проведению исследования
Новорожденным детям бронхоскопия проводится, главным образом, при синдроме дыхательных расстройств: аспирации околоплодных вод или мекония, ателектазе легкого.
Бронхоскопия ребенку является ведущим методом выявления врожденных пороков развития легких и бронхов: бронхомаляции, трахео- и бронхопищеводных свищей, врожденного стеноза трахеи, дивертикулов трахеи и бронхов, трахеобронхомегалии, гипоплазии и аплазии легкого, синдрома Картагенера и др. В этих и других случаях для уточнения диагноза дополнительно применяются бронхография, ангиопульмонография, КТ и МРТ легких.
По данным детских пульмонологов, наиболее частой причиной проведения бронхоскопии детям раннего возраста оказываются инородные тела трахеи и бронхов. В этом случае бронхоскопия ребенку носит лечебно-диагностический характер, поскольку позволяет обнаружить инородное тело, произвести его эндоскопическое удаление, оценить состояние трахеальной/бронхиальной стенки, произвести остановку кровотечения, расправить ателектаз легкого и т. п. Среди инородных тел дыхательных путей в детском возрасте встречаются частички пищи, элементы мозаики и конструктора, колпачки авторучек, зубы и др. При аспирации инородных тел с обструкцией трахеи и бронхов бронхоскопия ребенку выполняется по жизненным показаниям.
Необходимость проведения диагностической бронхоскопии ребенку дошкольного и школьного возраста чаще всего связана с хроническими заболеваниями дыхательных путей: бронхитом, бронхиальной астмой, бронхоэктатической болезнью, пневмонией, туберкулезом. В этих случаях, для идентификации возбудителя ребенку проводится бронхоскопия с забором мокроты. После постановки эндоскопического диагноза ребенку нередко требуется проведение серии лечебных бронхоскопий (бронхоальвеолярного лаважа) с целью санации бронхиального дерева и купирования воспалительного процесса.
Бронхоскопия ребенку может назначаться при неясном диагнозе, когда имеется длительный кашель, субфебрилитет, легочное кровотечение и кровохарканье, одышка, выделение мокроты и др. Бронхоскопия ребенку может быть показана в послеоперационном периоде для оценки состояния культи бронха после резекции или удаления легкого.
При обнаружении опухоли бронха бронхоскопия ребенку позволяет не только произвести биопсию, но и при наличии технической возможности выполнить эндоскопическое удаление внутрипросветного новообразования.
Противопоказания и осложнения
К числу абсолютных противопоказаний к проведению бронхоскопии ребенку входят декомпенсированные пороки сердца, легочная и сердечная недостаточность. Поскольку бронхоскопия ребенку обычно выполняется под наркозом, для исключения противопоказаний со стороны сердечно-сосудистой системы предварительно проводится электрокардиография, консультация анестезиолога, педиатра или детского кардиолога.
Относительные ограничения могут быть связаны с активным легочным туберкулезом, артериальной гипертензией, астматическим статусом, эпилепсией, общим тяжелым состоянием, обусловленным лихорадкой, интеркуррентными инфекциями, пневмотораксом и т. д.
В целом процедура бронхоскопии ребенку сопряжена с редкими осложнениями. Так, следствием биопсии или эндоскопического удаления опухоли может являться кровотечение. В малом числе случаев у детей отмечаются аритмии, бронхоспазм, дыхательная недостаточность, перфорация стенки бронха, острый стеноз гортани, эпилептиформные припадки. Неприятные ощущения, (боль при глотании, першение, охриплость голоса) и рефлекторный кашель, вызванные введением тубуса бронхоскопа в дыхательные пути, не являются осложнениями и обычно проходят самостоятельно.
Трудности проведения бронхоскопии ребенку могут быть связаны с анатомическими особенностями и дефектами: малыми размерами полости рта, наличием большого и толстого языка, нарушением прикуса у детей, искривлением носовой перегородки, короткой шеей и т. д.
Методика проведения процедуры
Проведению бронхоскопии в обязательном порядке должно предшествовать обследование ребенка: рентгенография легких, спирометрия, клинический анализ крови с определением количества тромбоцитов, исследование газового состава крови, осмотр ребенка детским пульмонологом и врачом-эндоскопистом. Бронхоскопия выполняется натощак: с утра ребенку не разрешается есть и пить во избежание аспирации частиц пищи и жидкости в дыхательные пути при рвоте или кашле.
Эндоскопическое исследование детям производится под общим наркозом. Диаметр бронхоскопа подбирается с учетом возраста ребенка; методика проведения зависит от целей исследования. Во время проведения бронхоскопии ребенку тубус бронхоскопа продвигают через голосовые складки в трахею, затем в бронхи. Осматривая бронхиальное дерево, производится оценка состояния слизистой (цвета, складчатости, выраженности сосудистого рисунка), структуры хрящевых колец стенок бронхов, их дыхательной подвижности, характера и количества мокроты. При необходимости в заключении визуального осмотра осуществляется забор мокроты, щипцовая биопсия, коагуляционный гемостаз, промывание бронхиального дерева и т. д. На основании выявленных изменений врач делает заключение об эндоскопических признаках возможной патологии.
Бронхоскопия ребенку — технически сложная процедура и выполнять ее должен квалифицированный и опытный специалист-бронхолог. Диагностическая информативность бронхоскопии ребенку очень высока. Тщательная подготовка и оценка степени риска позволяет избежать нежелательных осложнений.
Цена бронхоскопии ребенку в Москве определяется методикой исследования и дополнительными лечебно-диагностическими манипуляциями. Ниже представлен обзор детских клиник, оказывающих услугу «Бронхоскопия ребенку в Москве».
Источник
ерхняя бронхоскопия у детей. Трахея и шпора в норме
Верхняя бронхоскопия у детей. Трахея и шпора в нормеС точки зрения производства верхней бронхоскопии всех детей следует разделить на три группы. Первая группа охватывает детей раннего возраста-от нескольких дней жизни до 3,5 лет. Не нужно думать, что бронхоскопия у маленьких детей производится редко. Дети этого возраста берут в рот то, что они находят на полу или на земле во время игры и, кроме того, у них могут иметься свищи как след заболевания лимфатических узлов. Бронхоскопия в этом возрасте должна производиться опытным бронхоскопистом в короткое время и под общим наркозом. Ребенка предварительно пеленают так, чтобы руки и ноги его были неподвижны. Малейшая неточность движения бронхоскопической трубки, как правило, вызывает отек подсвязочпого пространства, что часто требует последующей трахеотомии. Надо еще отметить всегда обильную секрецию дыхательных путей у детей этого возраста. Вторую группу составляют дети дошкольного и начала школьного возраста, т. е. от 3,5 до 7-8 лет. Как правило, дети этой группы очень беспокойны. Опи нуждаются в преданостезии (атропин и омнопон) и обычно произвести у них бропхоскопию под местной анестезией не удается. В этом возрасте чаще всего требуется общая анестезия. Ребенка пелепают, т. е. заворачивают его ноги и руки вдоль туловища, в простыню. При бронхоскопии должны присутствовать два помощника-один из них держит ребенка за плечи, а другой фиксирует его голову, и медицинская сестра, подающая инструменты.
Надо также помнить о размерах трахеи и бронхов. Для детей 3-5 лет обычно берут бронхоскопическую трубку размером в 4-5 мм, а для детей 5-8 лет размер трубки не должен превышать 6 мм. Считаться надо также с патологическим процессом, разыгрывающимся в стенке трахеи или бронха. Следует помнить, что слизистая оболочка у детей этого возраста более гиперемирована, чем у взрослых, и рефлексы у них выражены более резко, чем у взрослых. Бронхоскопия у них обычно производится легко и почти всегда дает удовлетворительный диагностический и часто терапевтический результат. Третью группу составляют дети старше 8-9 лет. Им всегда можно объяснить, в чем состоит вмешательство, и они часто ведут себя, как взрослые. Изредка только наиболее нервным и трусливым из них приходится, кроме местного наркоза, давать еще и общий. Трахея и шпора в нормеКак только бронхоскопическая трубка прошла через подсвязочное пространство, становятся видны чередующиеся беловатые полоски выступающих хрящевых колец трахеи и шпора, от которой отходят бропхи, а также респираторные и пульсаторпые движения степок трахеи. Пульсаторные движения обусловливаются движением (пульсацией) артерий (справа-безымянной, слева-сонной и дуги аорты). Респираторные движения (расширения во время вдоха) особенно хорошо видны у детей. Но прежде всего следует рассмотреть трахею с точки зрения ее ориентации (направления), калибра, окраски, движения, секреции и целости слизистой оболочки. В норме она имеет почти цилиндрическую форму с плоской задней стенкой; направление трахеи сверху-вниз и вперед. Таким же должно быть и направление бронхоскопической трубки. Надо отмстить, имеется ли девиация (изогнутость). Особенное внимание надо уделить шпоре (карине) и подсвязочному пространству. Ото так называемые рефлексогенные зоны кашля. Шпора имеет вид полукруга, обращенного вогнутостью кверху. Она находится на расстоянии 26 см от верхних передних резцов. Это соответствует сзади верхней части V грудного позвонка, а спереди-пространству между II и III ребром. Карина расположена несколько влево от срединной линии. Наиблее трудно найти шпору у маленьких детей. Она может служить у них точкой, вызывающей рефлекторную одышку. В норме шпора имеет бледно-розовый цвет, что отличает ее от основных бронхов, обладающих более красной окраской. Всегда следует отметить цвет шпоры, ее плотность, толщину. В норме шпора выглядит подвижной, совершающей движения вперед-вверх и назад-вниз. Иногда она выглядит блокированной, неподвижной. При одностороннем нарушении вентиляции шпора как бы притянута к больной стороне. Всякое отступление шпоры от нормы требует, кроме бронхоскопии, тщательного рентгенологического и терапевтического исследования лимфатических узлов, легких и средостения. Основные бронхи имеют то же строение, что и трахея. Они цилиндрической формы, размер их уменьшается по направлению вниз. Окраска слизистой оболочки бронхов красноватая; в бронхах также различают дыхательные движения, выражающиеся в расширении и сужении. При кашле просвет бронхов суживается. Это особенпо хорошо видно у детей. В бронхах также видны белесоватые полоски хрящевых колец, чередующихся с более темной окраской межхрящевых промежутков. — Также рекомендуем «Бронхи в норме. Показания к верхней бронхоскопии» Оглавление темы «Показания и техника бронхоскопии»: 1. Ящик для инструментов Брюнингса. Подготовка пациента к бронхоскопии 2. Анестезия при бронхоскопии. Обезболивание пациента при бронхоскопии 3. Положение пациента при бронхоскопии. Техника бронхоскопии 4. Первая бронхоскопия. Выбор бронхоскопической трубки 5. Осмотр левого главного бронха. Оценка правого главного бронха 6. Верхняя бронхоскопия у детей. Трахея и шпора в норме 7. Бронхи в норме. Показания к верхней бронхоскопии 8. Бронхоскопия при абсцессе легкого. Бронхоскопия при астме и туберкулезе 9. Бронхоскопия при доброкачественных опухолях. Осложнения бронхоскопии 10. Нижняя бронхоскопия. Бронхоскопия без бронхоскопа |
Источник
оказания к бронхоскопии у детей. Задачи к диагностической бронхоскопии
Показания к бронхоскопии у детей. Задачи к диагностической бронхоскопии
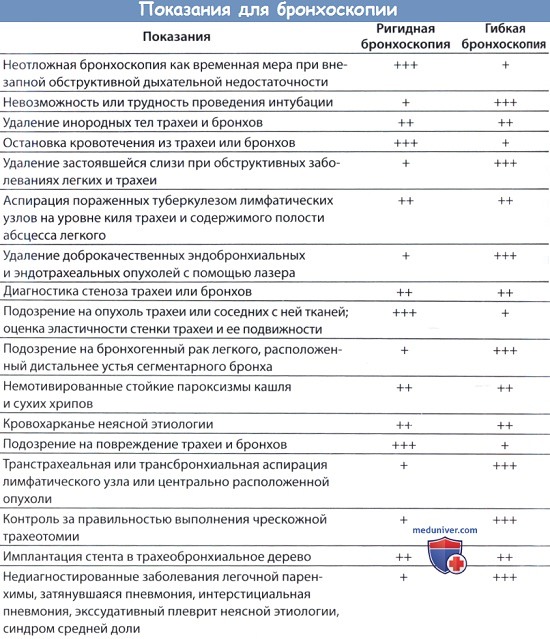
В педиатрической практике Е. В. Климанская (1964) абсолютными показаниями к бронхоскопии считает:
1) нарушение бронхиальной проходимости:
а) инородные тела;
б) ателектаз легкого;
в) нарушение вентиляции легких во время наркоза или в раннем послеоперационном периоде;
г) опухоли трахеи и бронхов;
д) асфиксия новорожденных;
2) первичный легочный туберкулез;
3) бронхо-легочные процессы неясной этиологии;
4) легочные кровотечения и кровохарканье.
Относительными показаниями к бронхоскопии у детей Е. В. Климанская считает:
1) хронические неспецифические заболевания легких;
2) пороки развития трахео-бронхиального дерева;
3) контрастное исследование бронхов.
Мы считаем, что в легочной хирургической клинике есть основания к максимальному расширению показаний к бронхоскопии. Однако, исключая случаи аспирации инородных тел с обструкцией трахеи и крупных бронхов, когда экстренная бронхоскопия проводится по жизненным показаниям, показания к бронхоскопии в каждом конкретном случае должны определяться после первичного клинико-рентгенологического обследования. Последнее дает возможность получить предварительные сведения, которые подтв&рждаются, уточняются или отвергаются при бронхоскопическом исследовании.
Диагностическую бронхоскопию следует считать показанной при бронхо-легочных опухолях, гнойных заболеваниях легких, легочном туберкулезе, подлежащем оперативному лечению, то есть при всех основных заболеваниях, относящихся к компетенции легочной хирургии. Как уже говорилось, при этих заболеваниях бронхоскопия должна производиться после проведения клинико-рентгенологического обследования, причем бронхоскопия является показанной независимо от того, установлен ли диагноз опухоли, нагноения и т. п. или имеется подозрение на это заболевание.
Диагностическая бронхоскопия также показана при легочном кровотечении (кровохарканье) и синдроме Суля (мучительный кашель, не поддающийся терапии) в тех случаях, когда клинико-рентгенологическое исследование не устанавливает источник страдания.
Помимо основных задач диагностической бронхоскопии (визуальное определение патологического процесса в трахее и бронхах, уточнение границ его распространения и взятие материала для гистологического или цитологического исследования), в легочной хирургии при диагностической бронхоскопии должны быть уточнены индивидуальные особенности строения трахеобронхиального дерева, имеющие значение для техники резекции легкого и эндотрахеального и эндобронхиального наркоза, а также взят материал из бронхов для определения микробной флоры и чувствительности к антибиотикам. Последнее обеспечивает эффективную профилактику гнойных осложнений в послеоперационном периоде.
— Также рекомендуем «Показания к лечебной бронхоскопии. Общие и местные противопоказания к бронхоскопии»
Оглавление темы «Манипуляции при бронхоскопии. Бронхография»:
1. Смывы слизистой оболочки бронхов. Пункционная биопсия бифуркационных лимфоузлов
2. Исследование микрофлоры трахео-бронхиального дерева. Техника бактериологического посева из бронхиального дерева
3. Показания к бронхоскопии. Абсолютные показания к диагностической бронхоскопии
4. Показания к бронхоскопии у детей. Задачи к диагностической бронхоскопии
5. Показания к лечебной бронхоскопии. Общие и местные противопоказания к бронхоскопии
6. Трудности введения бронхоскопа. Бронхоскопия при декомпенсации состояния пациента
7. Бронхография. История развития бронхографии
8. Контрастные вещества для бронхографии. Йодолипол в бронхографии
9. Сульфоиодол в бронхографии. Масляные и водные растворы для бронхографии
10. Водные контрасты для бронхографии. Водный пропилиодон для контрастирования бронхов
Источник
Экстренная бронхоскопия в диагностике и лечении инородных тел трахеи и бронхов у детей
Н.С.Якушенко, зав.отделением эндоскопии СПб ГБУЗ ГТБ№2
В.А.Калашникова, врач-эндоскопист ЛОГБУЗ ДКБ
Г.Ф.Паламарчук, д.м.н., профессор кафедры эндоскопии СЗГМУ им.И.И.Мечникова
г. Санкт-Петербург.
Аспирация инородного тела относится к жизнеугрожающим состояниям, так как вследствие нарушения проходимости дыхательных путей (ДП) развивается острая дыхательная недостаточность, способная привести к асфиксии. После аспирации инородного тела (ИТ) внезапно возникает резкий приступообразный кашель, удушье, стенотическое дыхание, гиперемия или цианоз лица, слезотечение и гиперсаливация. Дальнейшее развитие клинических симптомов зависит от характеристики инородного тела, его локализации и сроков нахождения в ДП.
Особенно опасными для жизни являются «баллотирующие» ИТ, которые перемещаются при вдохе, выдохе и кашле от бифуркации трахеи к голосовым складкам. При ударе инородного тела по голосовым складкам снизу возникает ларингоспазм, а ущемление ИТ в голосовой щели может привести к асфиксии.
Принципиальное значение имеет разделение инородных тел на неорганические и органические, так как последние вызывают выраженную воспалительную реакцию в бронхах, чаще гнойного характера, осложняются развитием грануляций и стеноза бронха, а также пневмонией, ателектазом и бронхоэктазами.
Основной метод диагностики и лечения инородных тел ДП — бронхоскопия, которая проводится после рентгенологического обследования. В зависимости от возраста и особенностей инородного тела выполняют как жесткую, так и гибкую бронхоскопию.
У детей младшего возраста (до 10 лет) выполняют жесткую бронхоскопию под наркозом с ИВЛ, у детей старше 10 лет возможны как жесткая, так и гибкая бронхоскопия. В некоторых случаях гибкая бронхоскопия является диагностической и предшествует жесткой. Выполнение фибробронхоскопии в первую очередь оптимально в случаях, когда существуют сомнения в самом факте аспирации.
Многообразие инородных тел ДП позволяет сформулировать лишь общие принципы их удаления.
Алгоритм эндоскопического удаления инородных тел из ДП.
- • Диагностическая бронхоскопия и визуализация инородного тела: определение его локализации, происхождения, формы, степени фиксации, наличия сопутствующих изменений в бронхе.
- • Выбор инструмента для удаления инородного тела.
- • Извлечение инородного тела.
- • Осмотр бронхов в зоне нахождения инородного тела.
- • Местный гемостаз при необходимости.
- • Лечебная бронхоскопия, направленная на купирование воспалительных изменений при их наличии.
Представляем собственный клинический опыт диагностики и лечения инородных тел ДП у детей. Дети с подозрением на инородное тело ДП из Ленинградской области поступают в экстренном порядке в ЛОГБУЗ Детскую клиническую больницу. Учитывая размеры региона, чаще всего пациенты поступают переводом сантранспортом из ЦРБ, реже при самообращении.
В течение 3 лет в ДКБ поступил 41 ребенок с подозрением на инородное тело ДП. Мальчики — 28 (68%), девочки — 13 (32%) . Возраст больных от 1 года до 14 лет. Распределение по возрасту: до 3 лет — 22 (54%), от 4 до 10 лет — 12 (29%), от 11 до 14 лет — 7 (17%).
На основании анамнеза аспирация инородного тела заподозрена у 36 больных. Оставшиеся 5 больных госпитализированы по направлению педиатров и пульмонологов в связи с длительно текущими бронхитами либо пневмонией.
Сроки поступления в стационар: до 24 часов — 31пациент, до 48 часов — 6 пациентов, более 48 часов — 4 (от 10 дней до 6 месяцев от начала заболевания).
При рентгенологическом обследовании контрастная тень выявлена в 12 случаях (29%), косвенные признаки ИТ (зональные гиповентиляция, гипервентиляция, инфильтрация) в 21 случае (51%), в 8 случаях (20%) рентгенологические изменения отсутствовали.
Результаты:
Всем больным была выполнена трахеобронхоскопия. Использовались комплекты ригидного бронхоскопа «K.Storz» и видеобронхоскопы Pentax диаметром 3,4 и 4,9 мм .
Ригидная бронхоскопия выполнена 33 пациентам. Гибкая видеобронхоскопия — 3 пациентам. Гибкая бронхоскопия с переходом к ригидной бронхоскопии — 5 пациентам.
Инородное тело/тела было выявлено у 29 больных (71%). Признаки попадания инородного тела: дефекты слизистой гортани, трахеи, мелкие фрагменты органического происхождения — у 3 (7%). Неспецифические воспалительные изменения: катаральный эндобронхит, гнойный эндобронхит — у 9 (21%).
Для удаления инородных тел использовались оптические и неоптические щипцы с фенестрированными браншами типа Killian, Vancouver и типа «аллигатор». Удаление производилось только при ригидной бронхоскопии.
Распределение локализации инородных тел представлено в диаграмме 1. Характеристика инородных тел представлена в диаграмме 2.

Локальных осложнений выявлено 12: в 5 случаях развились местные грануляции, в 4 случаях локальный гнойный эндобронхит, в 2 случаях — эрозии слизистой, в 1 случае зафиксирован незначительный пневмомедиастинум (при аспирации канцелярской кнопки).
В 8 случаях из 12 (67%) локальные осложнения были вызваны органическими инородными телами (орехи арахиса, семена подсолнечника).
Серьезных отдаленных осложнений после удаления ИТ не отмечалось.
Клинический случай.
Мальчик, 1год 4 месяца, наблюдался у пульмонолога в районной больнице с длительно текущей левосторонней нижнедолевой пневмонией. Факт аспирации анамнестически не указан. После неэффективного лечения в течение 4 месяцев заподозрено инородное тело бронхов.
При поступлении состояние удовлетворительное. Аускультативно: дыхание ослаблено слева в нижних отделах. На обзорном рентгеновском снимке органов грудной клетки — пневмоническая инфильтрация в нижней доле левого легкого без признаков деструкции.
Под наркозом в условиях операционной через ларингеальную маску выполнена видеотрахеобронхоскопия. В просвете левого нижнедолевого бронха слева на фоне отека, гиперемии и незначительной инфильтрации слизистой визуализировано инородное тело. (Рис.1).
Выполнена интубация трахеи тубусом ригидного бронхоскопа K.Storz.
Инородное тело захвачено и извлечено жесткими не оптическими эндоскопическими щипцами тип Vancouver вместе с тубусом бронхоскопа. Выполнена повторная интубация трахеи. Проходимость бронха сохранена. Воспалительный стеноз 2 степени. Ограниченный гнойный эндобронхит. Секрет аспирирован с промыванием раствором 0,5% диоксидина. Инородное тело (зуб пластиковой расчески) представлено на рис.2

После курса антибактериальной, противовоспалительной и бронхолитической терапии — полная регрессия изменений при рентген-контроле.
Выводы:
- Всем больным с подозрением на инородное тело бронхов показана диагностическая бронхоскопия.
- Эффективность и безопасность процедуры удаления инородных тел у детей зависит от оснащенности учреждения и опыта врача-эндоскописта.
- Органические инородные тела, такие как орехи, семена, кусочки пищи, вызывают большее количество местных осложнений.
- Длительно текущие воспалительные заболевания легких требуют исключения их аспирационного генеза.
Источник